知名医院和分级诊疗。
前些天(注:此文完成于 2016 年末),笔者在社交网站上看到了北京某知名市属医院年轻医生「自曝家丑」,而这则家丑,引发了笔者的思考。

知乎用户 @高金立 的回答
不谈故事中年轻医生在处理人际关系上是否有自身的问题,不谈老医生在知识更新和循证方面是否存在欠缺,这一自曝家丑反应出了一个值得注意的现象:
患者如此迷信知名医院,但知名医院却可能名不符实。
「知名医院」真的就好?
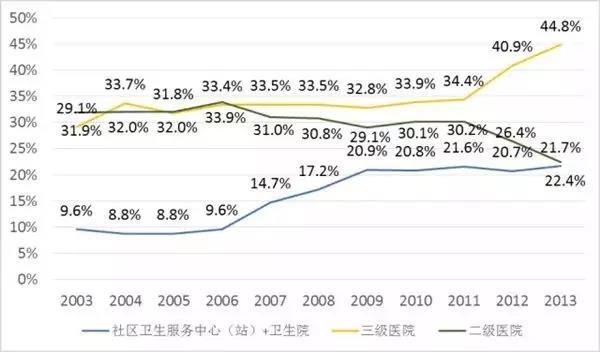
2003~2013 北京医疗机构诊疗人次占比
2003~2013 年北京基层医疗卫生机构、二三级医院诊疗人次的占比。全市总诊疗人次的 30% 是外地就医人员,主要集中在三级医院。
70 年代建成的北京协和医院旧门诊楼按日门诊量 2000 人次设计,80 年代初建成的中日友好医院门诊楼初期按照日门诊量 1500 人次设计,当时的分级诊疗制度让设计者想不到医院要承担全国的盲目就医人群。
1991 年建成的北京同仁医院门诊楼是分级诊疗制度瓦解后设计的,设计日门诊量 4000 人次,没想到日后经济高速发展致使全国群众就医需求增加——这些医院后来有时会承担每天上万人次的门诊量,盖新楼、新院区也成了燃眉之急。
可见,当前患者盲目就医,极端表现为「全国病人去北京」。蜂拥而至的病人除了挤爆协和医院这类顶尖综合医院之外,还壮大了一家家具备特色优势的「明星医院」。
在 2016 年发布的复旦大学医院管理研究所的医院专科排行榜上,北京市属医院有 34 个科室上榜或得到提名。
纵观一些北京市属医院在《北京市卫生志》的记载,基本上都有一句「以 XX 专业为特色的综合性医院」,可见很多医院在建院之初就已经确定了专业优势,但却打着综合医院的旗号。难怪有玩笑说,「北京市属医院很多是伪装成综合性医院的全国顶级专科医院」。
北京市卫计委主任方来英曾表示:「70% 看专家的患者并无必要。」去知名医院本是为了获得更好的医疗,而这知名医院却未必就比家乡医院好。泼了迷信知名医院的人们一头冷水。
盲目就医的患者很流向这些知名医院的非重点科室。耗费金钱和精力远赴大医院,结果选择了水平一般的科室,疗效未必更好。
为何患者还爱去知名医院?
1. 公众难以掌握「科学择医」
有数据表明,70% 的门诊病例是上呼吸道感染、肠胃炎、肌肉扭伤或拉伤、病情平稳的慢性病、近视和龋齿这类的情况。在发达国家,社区级的医疗机构就可以完成这 70% 的诊疗量。
然而,出于对大医院的迷信和对基层医疗机构的不信任,我国很多常见病患者盲目到大医院就诊。

配眼镜也要找知名专家?
对「保命」的焦虑放大了基层医疗机构的局限性。尽管各类医院排行榜都强调是为居民提供科学就诊指南,然而一个专科排行榜仅上榜十几家医院,反而强化了人们对这些榜上有名的大医院的迷信。
在自己和亲人的生命面前,就连专业人士也难保理性。
一位小有名气的大夫向笔者回忆十几年前的一段进京就医经历:进京后「挂号难」辗转多日,一位比他年轻许多、不知道他身份的北京专家说「去你老家的某某医院治,也行」——正是这位大夫自己工作的医院。这是进京最大的收获。
业内人士尚且如此,更不用说非专业人士信息不对称,认知能力受到情绪左右,导致 70% 的专家号被盲目就医浪费。
唯有扭转这一局面才能帮助真正需要优质医疗的患者。
2. 医疗机构自身定位不清
患者盲目就医的同时,各级医疗机构也在分级的混乱中失去了自己的定位。
有些人认为,「大医院的服务能力和诊疗项目,小医院、基层也要有」。
结果是基层医疗机构没能守住初级保健的本职,反而在「看大病」、「治重病」的弱势领域越输越多。少数一、二级医院取得了提升,接下来就是「冲二甲」、「冲三甲」,远离基层医疗服务。
大医院则是胡子眉毛一把抓,捡到篮子里都是菜。利用技术、资金垄断搞不公平竞争,「虹吸」基层的患者。30 年下来,居民的就医习惯改变了,迷信大医院,以至于要发文件提出若干种常见病必须基层首诊。

《重庆市人民政府办公厅关于推进分级诊疗制度建设的实施意见》
而一些部门尚未转变观念,把医疗服务重心下移和诊疗资源下沉片面理解为基层机构要和大医院水平相当而不是优势互补。
一些政策要求大医院高级职称医生去基层坐诊。大医院一天看 50~80 门诊病人的医生在基层一天可能只看 30~50 病人,浪费资源。思路固化在专科模式的大医院医生在基层要面对各类常见病,未必都是他的优势领域,对患者不负责任。
怎么办?重建分级诊疗!
分级诊疗的重建,需要医疗机构摒弃部门利益,明确自己的定位、职能和服务对象,在分级诊疗体系中各就各位。
我国曾经形成了世界上最庞大的分级诊疗体系。分区分级包干的三级医疗体系,为我们今天的医改工作提供了有效的经验。北京市曾经的分级诊疗安排,至今仍然影响着北京医务界。

北京市曾经的分级诊疗安排,来自《北京市卫生志》


来自《北京市卫生志》
在缺少现代技术支持的 50 年代,北京市实现了午、夜间门诊、精确到小时的分时段预约就诊、DMT 多学科会诊、知名专家团队内的院内分级诊疗等如今看来仍然很时髦的工作安排。
我们今天重建分级诊疗,没理由不能做得更好。
1962 年,时任北京协和医院许副院长接受美国记者埃德加 · 斯诺采访时说:「处理」全东城区的居民并不意味着医院亲力亲为的「诊疗」。

北京协和医院许副院长接受美国记者采访
2016 年 12 月 22 日的国务院常务会议,通过了「十三五」卫生与健康规划,明确提出加强重大疾病防治,开展常见慢性病高危人群风险评估和重点癌种早诊早治;加强基层和临床服务能力,推动医疗服务重心下移和诊疗资源下沉。
分级诊疗需要引导病人在医生指导下就诊,控制病人跨区就诊,强调病人必须在基层首诊,将大医院的收治范围规定在重症患者上。
知名医院必须明确自己对区内各医疗机构水平提升的责任和义务,根据自己的优势,通过技术指导和培训基层人才提高区域内各医疗机构的服务水平,有秩序的接受疑难病例的会诊、转诊,这才是「知名医院」在医疗体系中的正确位置。
好文章,需要你的鼓励














